- HOME
- 食事療法(新)
管理栄養指導(個別栄養指導)

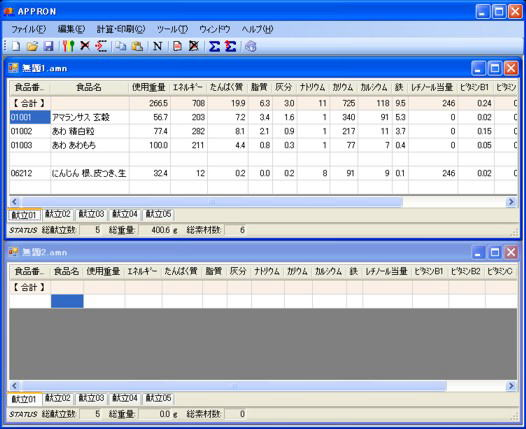
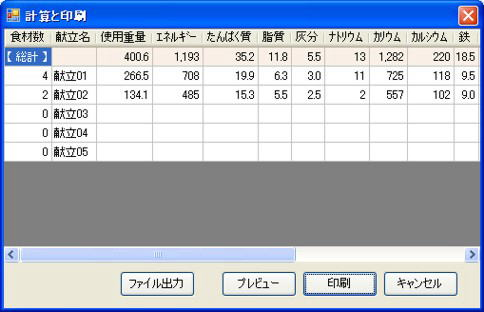

当院では個々の食習慣に基づいて無理のなく継続できる栄養指導を心がけています。
肥満によるインスリン抵抗性によって血糖コントロールが悪化している場合や、体重のコントロールができていても栄養バランスが悪い場合、痩せすぎているにも関わらず過度に食事制限をしているなど個々の食習慣の違いから食生活が乱れている場合が多く見受けられます。
食品交換表を使っての指導では各栄養素をバランスよく摂取することができますが各患者様の食習慣は考慮されていませんので途中で挫折する方が多いのが現状です。
当院では個別指導によりそれぞれの患者様の日常での食事を含む生活習慣を把握し年齢や生活スタイルに応じた理想的な栄養バランスが取れるように指導しています。
夜勤やシフト勤務などの生活が不規則な方では夜間に摂取エネルギーが過多になりやすく肥満や朝方の高血糖を招きます。高齢者の独居では栄養の偏りがある場合が多く低栄養や痩せが見られます。働き盛りのサラリーマンでは外食が多く脂質や塩分、アルコールなどを摂りすぎている傾向があります。また女性に多く見られる甘いものの食べ過ぎや運動不足から肥満になり糖尿病を発症しているケースもあります。自己流ダイエットでリバウンドを繰り返しますます痩せにくくなっている方など様々です。
当院の栄養指導では患者様の日常生活を検討した上で個別の指導メニューを設け生活習慣に応じて実行しやすく継続できる指導を行っています。
- 献立表の記入→栄養計算ソフトを使って栄養価計算
- グラフ化体重表の記録
- スマイルビジョン(万歩計)
- 「スマートe-SMBG」アプリ(血糖値・血圧・食事記録)と電子カルテの連携
◇糖尿病性腎症の栄養指導
持続性たんぱく尿が見られる腎症3期以上の患者様で腎機能の悪化を認める方は腎臓食の指導を行っています。今まで糖尿病食の指導を受けていた患者様には腎臓病食への移行に戸惑われることがありますが、血糖コントロール、血圧、体重を見ながら無理なく腎臓病食に移行できるように心がけています
たんぱく質制限の調理工夫や食材の選び方・低たんぱく食品の利用についての案内、減塩など糖尿病食からの変更点を提案して腎臓病食をサポートします。栄養指導の流れ
患者様の生活スタイルを詳しく分析し、それぞれに合った食事のあり方を提案します。
当クリニックでは糖尿病や肥満の方への食事指導に力を入れています。糖尿病で初診の方は栄養指導もセットで行っています。
まずは患者様の年齢や体重、既往歴に加え、家族構成、お仕事の状況などのバックグラウンドを詳しく伺います。一人暮らしで調理ができない、家族が多くて思うように食べられていないなど、食事の環境は食事の摂取量やバランスを考えるうえで大切です。また、仕事で身体を使う、あるいはデスクワークでほとんど動かないなど、仕事環境も1日の運動量を把握するうえで重要です。これらの情報を集めたうえで、患者様それぞれに合わせてアドバイスしていきます。
食事についてのアドバイス
間食の有無、夜勤の有無、好き嫌いなどを分析し、患者様に合わせてアドバイスします。
糖尿病の食事療法は、一般的には食品交換表を使って行いますが、表を参照しながら献立を決め、食材のカロリーを計算して、調理して、というのはなかなか実践が難しいかと思いますし、指導にも時間がかかります。また、この表は食事制限ではなく、バランスよく栄養素を摂るためにできているので、肥満の方や夜勤のある方には向きません。
そこで当クリニックでは、厚生労働省が5年ごとに発表する日本人の食事摂取基準を目安にしています。これは、体重を基準にしてエネルギーの収支バランスを管理するもので、より実践的な個別指導ができるからです。適正基準に照らして、痩せている方は食事を増やし、太っている方は食事を減らして運動を増やすというように管理します。主食の量、間食の有無、アルコール摂取量などを始め、魚や野菜が食べられるかなど、好き嫌いも合わせて詳しく伺い、各患者様がすぐに行えそうなことから提案するようにしています。
診療の際に重視していること
患者様のモチベーションがあがるようなアドバイスを心がけています。
食事はプライベートなことなので、あまり他人に話したくないという方もいるかと思いますので、できるだけストレスがかからないように配慮しながら伺っています。また、あれはダメ、これもダメと制限するのを控え、できそうなところからアドバイスするようにしています。
また、食事摂取基準に対して食べ過ぎの方でも、その自覚がない場合もあります。そのため、血糖、体重を見ながら、問題点を少しだけ指摘するなど、患者様の年齢や性格も配慮し、快く食事のコントロールを続けていただけるよう努めています。
患者様へのメッセージ
個性を尊重する方針のもと、あなたにマッチした食生活を提案いたします。
当クリニックの食事指導では、毎回、食べたものを患者様にメモしてきていただき、計算ソフトなどを使って分析します。そしてこの項目が多いね、少ないね、などと具体的に説明しながらアドバイスしていきますので、無理なく継続できるかと思います。
なお、インスリンを導入している方とお薬だけの方とでは食事療法も違ってきます。また合併症がある方もいらっしゃいます。そのため、糖尿病を専門とする院長の指示で、お一人おひとりの状態に細やかに配慮しながら食事指導をしています。
これまでに食事療法で挫折した方でも、まずはお気軽にご相談にいらしていただければ幸いです。
炭水化物ダイエット

当院で肥満を合併している2型糖尿病患者様の、栄養摂取バランスを調べたところ炭水化物を摂り過ぎている人が多く認められました。
嗜好品としては、男性ではアルコール類や麺類など、女性は果物や菓子類を多く摂り過ぎている傾向にあります。
糖尿病の治療薬は、血糖値を下げますが一方内因性インスリン分泌(インスリンを打たれている方は外因性インスリン)を上げることが多く、インスリンの作用であるアナボリック(同化)作用により内臓に脂肪がつきやすく、内臓肥満を合併します。
特に、炭水化物を摂り過ぎている人は、内臓の脂肪が燃えにくい状態にあり、せっかく運動を行っても体重が落ちにくい状態になっています。
一定の期間、炭水化物の摂取をある程度控えていただくことにより、体質を改善し内臓肥満を軽減することで、血糖のコントロールを改善、また糖尿病治療薬を減らすことが可能です。
炭水化物の摂り過ぎにご注意
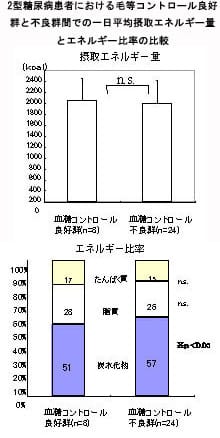

一般的に3大栄養素のエネルギー摂取比率は、炭水化物55~65%、たんぱく質15~20%、脂質20~25%とされていますが、2型糖尿病の血糖コントロールが不良な方で、炭水化物を摂り過ぎている人が多く認められました。
ダイエット期間中は管理栄養士による食事内容をチェックし適切な指導を行います。
2型糖尿病患者の血糖コントロール良好群(HbA1c 7.0%未満)と不良群間(HbA1c 7.0%以上)で一日の平均摂取エネルギー量とエネルギー比率を調べたところ、2群間で摂取エネルギー量に差を認めませんでしたが、血糖コントロール不良群で炭水化物エネルギー比率が高く、また炭水化物エネルギー比率とHbA1c値と間に有意な正の相関を認めました(第43回日本糖尿病学会近畿地方会で報告)。
このことから、血糖コントロール不良な方は、炭水化物を摂り過ぎていることが分かります。
